Note and Short Communication
Note and Short Communication - Digital Healthcare in Community Pharmacy
Kwang Joon Kim*
College of Pharmacy, Mokpo National University
- 지역약국과 디지털 헬스케어
김광준*
목포대학교 약학대학
This article is an open access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
Digital healthcare technology is not just a tool to improve convenience, but it is a technology that requires the participation and effort of pharmacists to manage patients and consumers more actively by reaching out. When the future digital healthcare service is fully established in our society, community pharmacists need to go beyond medication guidance services and manage patients who receive treatment and healthcare services using digital technology together with community medical staff. It seems necessary that pharmacists play a role in increasing the digital technology adaptability and digital literacy of patients and consumers.
Keywords: Digital healthcare, Community pharmacist, Digital literacy
최근 고도화되고 있는 5G, Mobile, IoT, Cloud 등의 정보통신기술(Information & Communication Technology, ICT)과 코로나 사태 이후 급격히 확장되고 있는 비대면 환경은 디지털 시대로의 대전환(digital transformation)을 그 어느 때보다 촉진하고 있다. 또한, 급속한 인구구조의 고령화에 따른 만성질환자 증가 추이는 질환의 진단과 치료를 넘어 예방과 관리 부분까지 아우르는 디지털 헬스케어(digital healthcare) 산업의 응용 및 활용에 대한 관심을 높이고 있다.1) 이렇게 급변하는 시대 가운데 지역약국의 임상현장 또한 디지털 대전환 범위의 예외가 아닐 것으로 보이며, 따라서 앞으로 지역약국이 디지털 헬스케어 관련 기술을 어떻게 포용하고 활용할 것인지에 대한 고민을 더 이상 미룰 수 없는 시점이다. 본 고에서는 디지털 헬스케어의 기본 정의와 범위 그리고 목적을 살펴봄으로써, 앞으로 펼쳐질 디지털 보건의료서비스 환경 가운데서 지역약국 약사가 주도해야 할 임상적 역할에 대해 고찰해 보고자 한다.
디지털 헬스케어의 정의와 범위
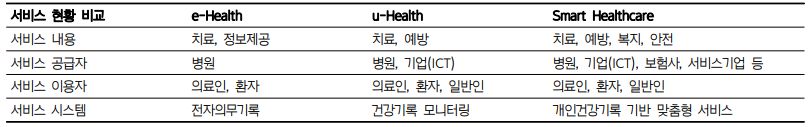
디지털 헬스케어 대한 정의는 국제적으로 다양하나 최근 국내의 한 정의에 따르면 의료의 질향상과 의료비 절감을 위해 의료와 ICT가 융합해 개인의 건강과 질병을 관리하는 산업 및 기술로 정의하고 있다.2) 구체적으로는 e-헬스, u-헬스, 스마트 헬스케어, 모바일 헬스케어 등을 포괄하는 개념으로 볼 수 있다(Table 1).
e-헬스는 병원과 보건의료서비스 제공자인 의료인 중심의 웹 기술과 인터넷을 활용하는 전자의무기록 형태의 시스템으로 현재 우리가 흔히 접하는 기록과 업무 편의성을 위한 기본 디지털 기술이라 할 수 있다.
u-헬스는 본고에서 다루고자 하는 디지털 헬스케어 개념의 본격적인 시작점이라고 할 수 있으며, 가장 큰 특징은 보건의료서비스 수용자와 제공자 간의 유비쿼터스(ubiquitous), 즉 초연결성을 갖는다는 것이다. 유비쿼터스는 “언제 어디서나 존재하는 것”을 뜻하는 라틴어로 사용자가 컴퓨터나 네트워크, 시간과 장소 등에 구애받지 않고 연결되어 작업 및 서비스가 이뤄지는 것을 뜻하며 biotechnology (BT)와 nanotechnology (NT) 등의 최신 기술들이 함께 결합되면서 신개념의 보건의료서비스 형태로 그 흐름의 고도화가 지속되고 있다.
초연결을 지향하는 u-헬스는 전자의무기록 및 진료 예약 등의 관리 수준과 보건의료서비스 제공자 중심인 기존의 e-헬스 보다 한 걸음 더 진화한 형태로, 서비스 내용에서는 ‘예방’ 개념이 추가되었으며 서비스 공급자에서는 병원과 함께 ‘기업’이 추가되었다. 또한 서비스 이용자의 범위에서는 의료인과 환자를 넘어 ‘일반인’이 추가된 개념으로 e-헬스의 ‘기록’ 관련 기초적 역할을 넘어 ‘기록 모니터링’의 역할까지 추가한 개념이다. 특히, 미세한 크기의 센서가 탑재된 스마트 밴드나 혈당측정기, 혈압측정기, 신체 부착용 센서 및 칩 등의 생체정보 데이터 측정용 사물인터넷기기(Internet of Things, IoT)가 5G 통신기술과 초고속 인터넷 환경을 통해 의사, 약사, 간호사, 운동치료사 등의 보건의료서비스 제공자와 디지털 플랫폼 및 클라우드 서버(cloud data server)를 매개로 상호 연결된 체계를 갖춰 나가고 있다. 이러한 체계는 IoT 기기를 사용하는 보건의료서비스 수용자로부터 생성된 건강관련 생체정보 및 생활정보(patient generated health record, PGHR) 데이터를 보건의료서비스 제공자에게 실시간(real-time)으로 제공하게 함으로써 시간과 공간의 제약이 없는 건강 관리 서비스의 제공을 가능하게 하고 있다.3) 또한, 최근에는 개인이 유전정보 데이터 분석을 위해 집에서 직접 검체를 채취한 후 유전자 분석 업체에게 분석을 의뢰하여 데이터를 얻을 수 있는 소비자직접의뢰(Direct to Consumer, DTC) 방식의 유전자 검사 데이터까지 결합됨으로써 ‘개인 맞춤형’의 특성을 더하고 있으며, 더 나아가서는 인공지능(artifical intelligence, AI)이 결합되어 방대하게 수집된 건강관련 빅데이터를 분석함으로써 ‘위험도 예측’이 가능한 실시간 모니터링 서비스 모델이 구현되고 있다.
스마트 헬스케어는 u-헬스 보다 한 단계 더 확장된 형태로, 서비스 내용에서는 치료와 예방을 넘어 ‘복지와 안전’의 영역까지 확장된 개념을 가지고 있다. 또한, 보험사와 서비스 기업이 추가되어 최종적으로 ‘개인건강기록 기반의 맞춤형 서비스’를 제공하려는 시스템이다.
현재 전세계적으로 보건의료서비스 수요자가 언제 어디서나 기본적인 건강관리부터, 질병의 예방 및 진단, 치료, 사후관리까지 확장된 개인 맞춤형의 실시간 서비스를 받을 수 있는 디지털 헬스케어 시스템이 다양하게 개발되고 응용이 시도되고 있다. 이러한 기술적 개념은 2000년대 중반부터 미래의학의 새로운 방향성으로 제시되고 있는 예측(predictive), 맞춤(personalized), 예방(preventive), 환자참여(participatory)로 구성된 ‘4P 의학’을 실제적으로 구현할 수 있는 기본 환경으로도 인식되고 있다.
디지털 헬스케어의 목적
디지털 헬스케어는 위의 정의와 범위를 살펴볼 때 ‘센서’, ‘데이터’, ‘실시간 연결’, ‘모니터링’, ‘개인 맞춤형’, ‘예측형’ 등의 핵심 요소를 바탕으로 두고 있으며, 이를 통해 기존의 병원 중심 의료 데이터 범위를 넘어 추가적인 생활 데이터 및 유전정보 데이터를 함께 반영함으로써 예방중심, 개인 맞춤형의 능동적인 건강 관리 및 질환 관리를 시행할 수 있는 기술이다. 따라서 디지털 기술을 활용한 헬스케어와 치료의 가장 중요한 목적은 기본적으로 진료실과 약국 밖의 환자로부터 생성된 방대한 데이터의 활용을 통해 그동안 대면 시점에만 제한되었던 환자와의 접촉 기회를 늘리고 치료 및 관리의 효율을 높이는 ‘환자중심 의료 및 약료’의 강화와 만성질환 진입 위험이 있는 일반인에 대한 적극적인 예방관리의 강화에 있다고 볼 수 있다. 이를 통해 의료의 질향상과 장기적인 의료비 절감 효과를 기대할 수 있게 된다. 의료와 ICT가 결합되어 위의 목적을 올바르게 달성하기 위해서는 환자 혹은 일반인 수요자에 대한 지속적인 모니터링 및 질환 위험도 예측을 위한 보건의료인의 관심과 노력이 기존 보다 더 필요로 하는 기술이라고 할 수 있겠다.
이러한 측면에서 최근 국내에서 화두로 떠오르고 있는 원격의료나 약품배송과 같은 사안은 의료 소비자의 편의성 향상 측면에 중점을 두고 있으며 보건의료인의 적극적인 개입은 오히려 결여될 수 있다는 점에서 디지털 헬스케어의 핵심 목적과는 다소 거리가 있다고 볼 수 있다. 복잡한 전문 지식을 바탕으로 하는 의료와 약료는 선택의 과정에서 효능뿐만 아니라 환자의 안전이 함께 고려되어야 하기 때문에 전문가의 개입이 여전히 매우 중요하며 결코 소비자의 편의성 향상만을 최우선시 할 수 없다는 점이 일반 산업과는 구별되는 특징이다. 그렇기 때문에 의료와 약료에서 기본적인 ‘대면’이라는 원칙이 적용되는 이유이기도 하다. 원격의료와 약품배송 시스템을 일부 의료취약지나 코로나와 같은 팬데믹 환경에서는 불가피하게 제한적으로 활용할 수 있으나, 현시점에서 전면적인 의료시장으로의 확대는 결국 의료와 ICT의 융합을 의미하는 온전한 디지털 헬스케에의 개념을 훼손하는 것이며 기술의 남용으로 이어질 수도 있다. 물론 이러한 한계점은 현실을 능가하는 고도화된 메타버스와 같은 기술이 상용화되고 보건의료인의 적극적인 개입이 비대면 환경에서도 대면과 동등한 효과에 대한 검증이 확인되는 시점에서는 다시 재평가가 필요할 수도 있다.
디지털 헬스케어에 대한 인식도
한편, 한국개발연구원(KDI) 경제정보센터에서 2021년 6월 성인 남녀 1000명(만 20세 이상 만 69세 이하)을 대상으로 진행한 설문조사의 일부 내용을 살펴보면,4) 응답 대상자의 81.9%에서 디지털 헬스케어가 개인의 건강 상태를 개선하는데 도움이 되는 것으로 응답하였다. 특히 가장 큰 도움이 예상되는 집단을 만성질환자(66.7%)로 응답하였으며 그에 이어 고령자(19.7%), 급성질환자(10.6%) 등의 순으로 응답하였다. 원격의료에 대해 기대되는 점과 우려되는 점에 대해 5점 척도로 설문조사를 진행한 결과에서는, ‘의료 접근성 향상’(4.31점)이 가장 기대되는 점으로 응답했으며 ‘대기시간과 비용감소’(4.11점), ‘만성질환자 건강관리 강화’(3.92점), ‘충분한 상담 가능’(3.47점)으로 응답하였다. 우려되는 점으로는 ‘의료사고 시 책임소재가 불분명’(3.82점), ‘부정확한 진단 및 진료 가능성’(3.81점), ‘개인정보 유출 위험’(3.59점), ‘지방과 중소병원 도산 우려’(3.47점)로 응답했다. 의료 산업의 발전을 위해 개인 보건의료 데이터 공유 및 활용의 중요성에 대해 설문한 결과에서는 71.5%가 이에 동의하는 것으로 응답한 반면, 개인 보건의료 데이터의 소유권은 개인(77.0%)에게 있어야 하고 개인 정보 남용 및 유출 등의 부작용을 해결하는 것이 개인 보건의료 데이터 활용을 위해 가장 보완이 필요한 부분(53.6%)이라고 응답하였다.
이러한 인식조사를 통해 볼 때, 우리나라 국민들이 디지털 헬스케어를 바라보는 시선과 기대에서 편의성 향상 등 긍정적인 인식이 적지 않다고 볼 수 있으나, 이러한 기술의 활용 과정에서 개인정보가 악용될 위험성이 있다는 점에 대해서는 여전히 경계심이 있는 것으로 보인다. 따라서 디지털 헬스케어는 편의성은 높이되 보건의료인의 개입과 중재가 소외되지 않고 개인정보의 활용에 대한 신뢰도를 높이는 시스템으로 발전의 방향성을 설정하는 것이 필요할 것으로 보인다. 또한, 디지털 기술에 대한 이해력과 수용력이 높은 젊은 층에서는 디지털 헬스케어 기술의 효용성이 극대화될 수 있으나, 고령층에서는 오히려 디지털 기술이 새로운 장벽으로 인식되고 본래 목적과는 달리 시스템 체계에서 소외되는 현상이 발생할 수 있다.5) 디지털 헬스케어의 주된 목표 대상자가 현재 사회적 문제로 떠오른 고령층의 만성질환자임을 가만할 때 기술 적용에 따른 적절한 효과를 얻기 위해서는 사용자의 디지털 기술 적응력과 디지털 문해력(digital literacy)을 해소하기 위한 보건의료인의 적극적인 노력이 필요할 것으로 보인다.
디지털 헬스케어 기술은 의료서비스 체계에서 보건의료인과 환자 사이의 거리를 줄이고, 환자의 능동적 참여 및 의료진의 지속적인 모니터링 강화를 통해 질환의 악화 예방과 관리를 가능하게 하는 유용한 기술이라 할 수 있다. 앞으로 인간의 지능을 넘어서는 높은 수준의 인공지능(AI)까지 등장할 미래 사회에서는 이러한 디지털 헬스케어 기술이 건강 생활 유지의 필수 요소 중 하나가 될 가능성이 클 것으로 예상된다. 한국개발연구원(KDI)의 최근 설문조사 결과를 통해 볼 때 현재도 이미 일반 국민들의 삶 가운데는 상당 부분 디지털 헬스케어 관련 기술과 경험이 확장되고 있으며 경험자의 만족도 또한 일정 수준 이상에 이르고 있음을 알 수 있다.4) 그러나 디지털 헬스케어를 디지털화 된 기술적, 산업적 측면의 활용성에만 집중하게 될 경우 의료현장 뿐만 아니라 약료현장에서도 여러가지 부작용을 유발할 수 있기 때문에, 현재 산업계가 국민의 편의성과 산업발전을 주된 명분으로 주도하는 디지털 헬스케어는 본래의 목적성을 검토하고 다시 한번 그 방향성을 되돌아볼 필요가 있다. 장기적인 관점에서 부작용을 최소화하고 효과를 극대화하기 위해서는 디지털 헬스케어 관련 방향성과 중요 정책은 보건의료분야가 중심이 되어 이끌어 나가고 산업계는 이를 뒷받침하며 상호 협력을 강화하는 형태로의 전환이 필요하다.
앞서 설명한 디지털 헬스케어 개념의 지역약국 내 도입은 국내는 물론 해외의 약국 임상현장에서도 일부 연구분야 및 스타트업(start-up)에서 시도되고 있는 수준으로 현재까지는 극히 드물다고 볼 수 있다. 그럼에도 약료서비스와 디지털 기술의 융합은 방대한 빅데이터의 활용을 통해 단순한 편의성 향상을 넘어 환자 중심의 약료서비스를 구현하기 위한 핵심 도구 중 하나로 발전해 나갈 가능성이 크다. 따라서 이러한 미래 환경을 잘 활용하는 것은 향후 약사의 역할에 대한 사회적 가치를 보다 높일 수 있는 기회가 될 수 있다. 다만 이를 위해 약국의 임상현장에서도 디지털 기술을 매개로 새롭게 정립될 환자와 약사의 관계 속 변화를 예측하고 준비할 필요가 있으며, 디지털 기술이 임상 약료서비스 현장에 정착하는 단계에서 본래의 목적을 극대화하며 올바르게 활용성을 발전시켜 나갈 수 있도록 관련 정책에 지속적인 관심을 가지고 그 방향성에 대해 적극적으로 개입할 필요가 있다.
결론적으로 디지털 헬스케어 기술은 단순히 경영 효율성과 편의성 향상만을 위한 도구가 아닌, 환자와 소비자에게 더 다가섬으로써 보다 적극적으로 관리하려는 약사의 참여와 노력을 필요로 하는 기술로 바라보는 것이 적합하다. 미래의 디지털 헬스케어 서비스가 우리 사회가운데 본격적으로 정착되는 시기에는 지역약국 약사가 약물 사용 중심의 복약지도 서비스를 넘어 디지털 기술을 활용한 치료 및 건강관리 서비스를 받는 환자를 지역사회 의료진과 함께 연계하여 관리하고 보살필 필요가 있다. 그 과정에서 대상자들의 디지털 기술 적응력과 디지털 정보에 대한 문해력(digital literacy)를 높이는 역할 또한 새롭게 감당할 필요가 있다. 이를 통해 디지털 헬스케어의 정의가 기존 ‘의료’와 ‘ICT’의 결합에서, ‘의료 및 약료’와 ‘ICT’의 확장된 융합으로 발전해 나아가길 기대해 본다.
이 성과는 정부(과학기술정보통신부)의 재원으로 한국연구재단의 지원을 받아 수행된 연구임(No.2021R1F1A106 2092)
- 1. Mun SY, Yun YM, Han TH, et al. Public Awareness of Digital Healthcare Services. J DCS 2017;18(4):621-9.
-

- 2. Korea Health Industry Development Institute. Digital health industry analysis and prospects. https://www.khidi.or.kr/board/ view?pageNum=1&rowCnt=10&no1=3&linkId=48855107&menuId=MENU02686&maxIndex=00488551079998&minIndex=00488546179998&schType=0&schText=&schStartDate=&schEndDate=&boardStyle=&categoryId=&continent=&country=. Published April 7, 2021. Accessed May 25, 2022.
- 3. Park JH, HwangBo TG. IT convergence healthcare technology. J KICS 2011;28(5):21-7.
- 4. Kwon KD. A survey on the public awareness of digital healthcare. J DCS 2022;23(3):551-8.
-

- 5. Dunn P, Hazzard E. Technology approahces to digital health literacy. Int J Cardiol 2019;293:294-6.
-

 This Article
This Article
-
2022;8(1):20-23
Published on May 31, 2022
- Received on Apr 26, 2022
- Revised on May 13, 2022
- Accepted on May 16, 2022
 Services
Services
Shared
 Correspondence to
Correspondence to
- Kwang Joon Kim
-
College of Pharmacy, Mokpo National University, Youngsan-ro 1666, Cheonggye-myeon, Muan-gun, Jeollanamdo, Republic of Korea
Tel: +82-61-450-2334, Fax: +82-61-450-2689 - E-mail: kjkim0901@mokpo.ac.kr